Streszczenie
Praca przedstawia opis wykonania protezy typu overdenture na implantach jednoczęściowych, kulkowych wprowadzonych w szczękę z dużym zanikiem kości, przy zastosowaniu prostego szablonu chirurgicznego będącego kopią starej protezy całkowitej pacjenta i lasera Er:YAG wykorzystanego do preparacji łóż pod implanty. Pomiar stabilizacji implantów przed obciążeniem protetycznym został skontrolowany za pomocą urządzenia Periotest. Laser Er:YAG i szablon chirurgiczny ułatwiają prawidłowe wprowadzenie implantów w trudnych warunkach kostnych.
Wstęp
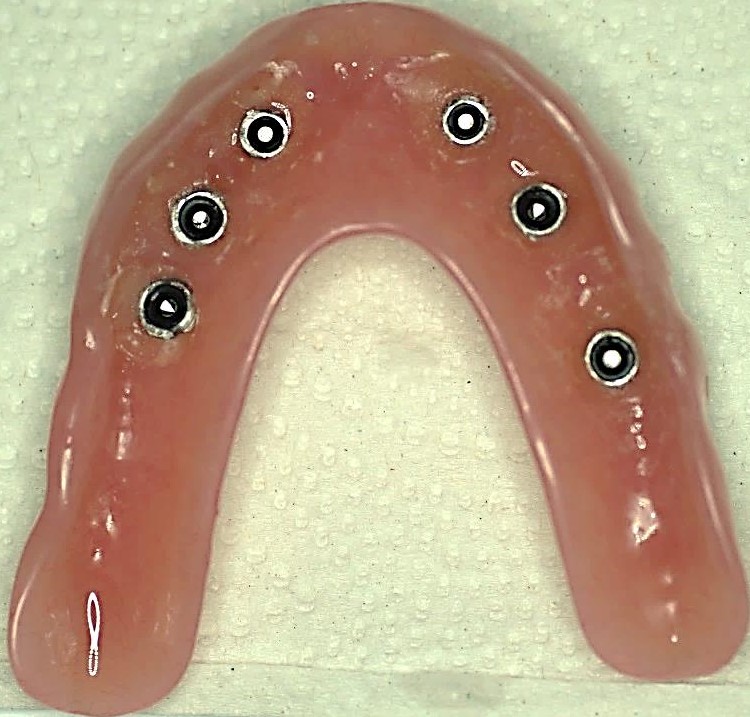
Burzliwy rozwój implantologii w ostatniej dekadzie dowodzi, że uzyskanie osteointegracji implantu z kością nie jest już wyzwaniem. Badania kliniczne przeżywalności powyżej 5 lat wskazują, że 99,1% implantów w żuchwie i 84,9% w szczęce ulega osteointegracji i stanowi element wykonania w pełni funkcjonalnej odbudowy protetycznej. (1). Najniższy wskaźnik powikłań osteontegracji implantu podawany przez część badaczy w okresie 5-letnim to 0% (2) a najwyższy to 29% w okresie 10 letnich obserwacji (3). Badania epidemiologiczne wskazują malejący odsetek pacjentów bezzębnych w społeczeństwie USA (4), jednakże w zależności od regionu współczynnik bezzębia wynosił około 70% na terenach wiejskich z trudnym dostępem do opieki stomatologicznej. W leczeniu bezzębia, przez dekady metodą z wyboru było wykonanie ruchomej protezy zębów. W przypadkach pacjentów z niedostatecznym podłożem protetycznym o słabej retencji lub nieakceptujących szerokiej płyty protezy, alternatywą jest wykonanie protezy typu overdenture o zredukowanej płycie typu RP-4 (podpartej na implantach) lub RP-5 (podpartej na implantach i tkankach miękkich). Wybór ostatecznej pracy protetycznej oprócz życzeń pacjenta, zależy od warunków tkanek twardych i częściowo miękkich, które należy dokładnie przeanalizować przed wykonaniem leczenia. W opisanym przypadku zostanie przedstawione wykonanie protezy typu overdenture na zatrzaskach (RP-5) w trudnych warunkach kostnych pomiędzy B-w do C-h wg klasyfikacji Mischa (5).
Opis przypadku
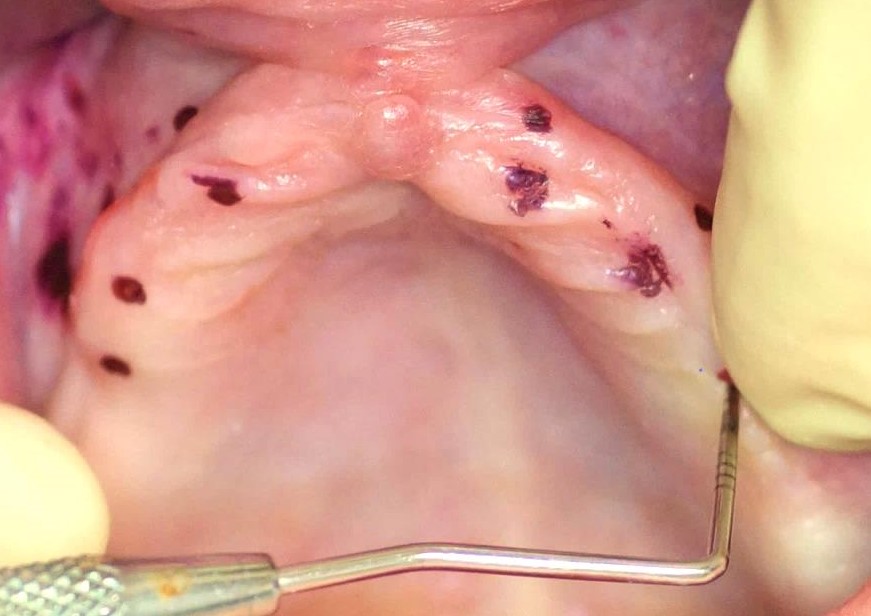
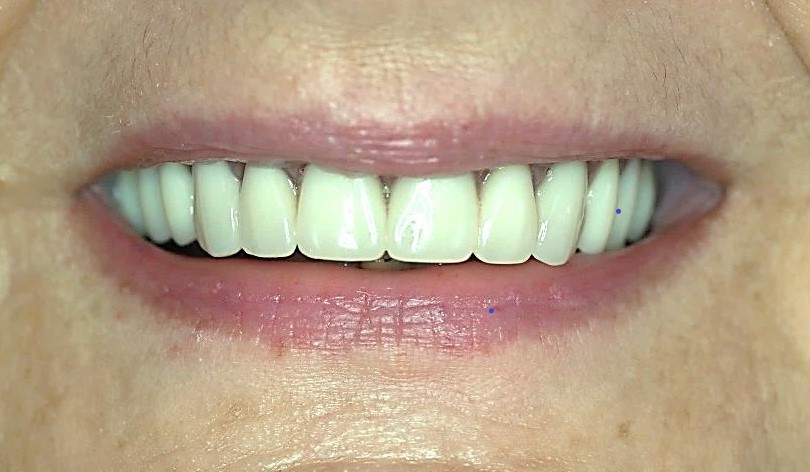
Pacjentka lat 61 zgłosiła się celem leczenia implanto-protetycznego z powodu konieczności poprawy retencji protezy całkowitej akrylowej szczęki i redukcji zakresu płyty protetycznej. W wyniku przeprowadzonych badań stwierdzono szerokość HKT (height of keratinized tissue) i grubość TKT (thickness of the keratinized tissue) dziąsła powyżej 2 mm oraz słabe warunki kostne w wymiarze pionowym i/lub poziomym (typ kości C-w lub B-w) wg. klasyfikacji Carla Mischa (5). Pacjentka niepaląca, nie chorująca przewlekle, z dobra higieną jamy ustnej.
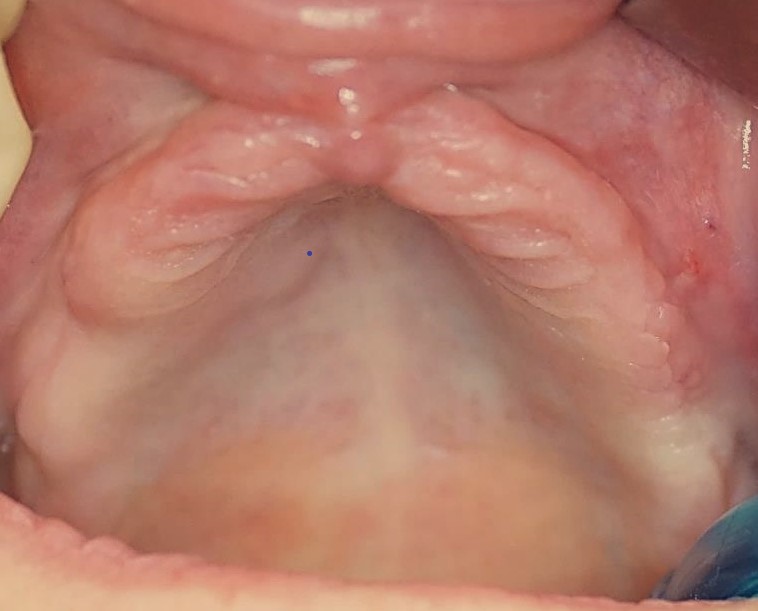

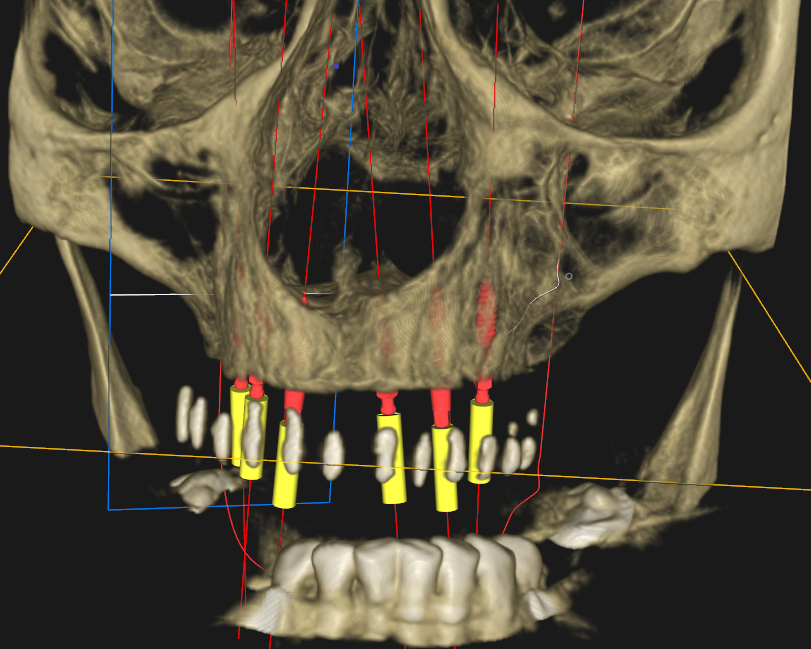
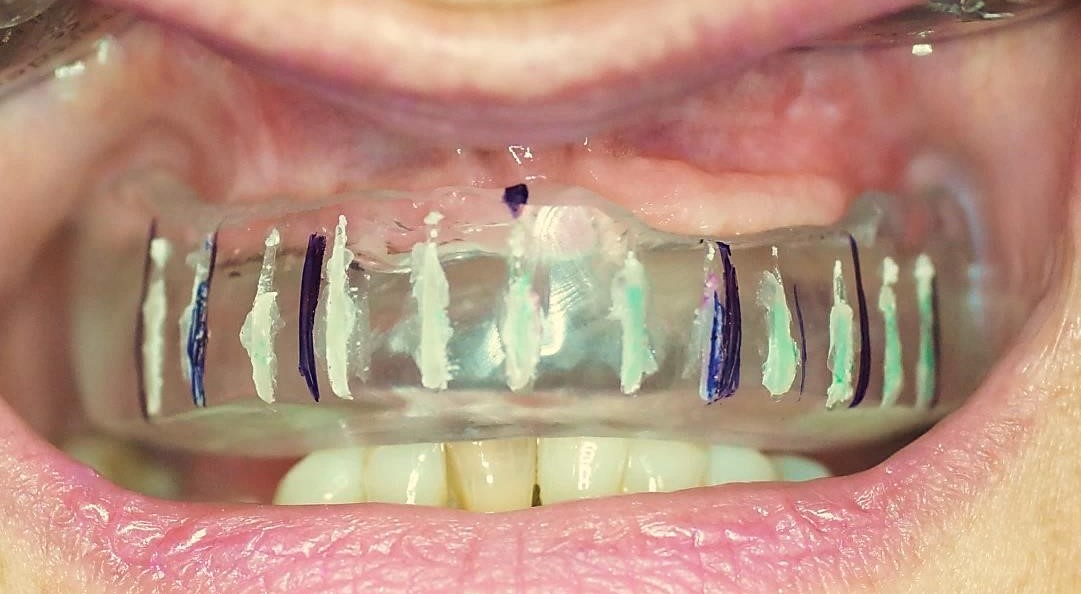
Dyskusja
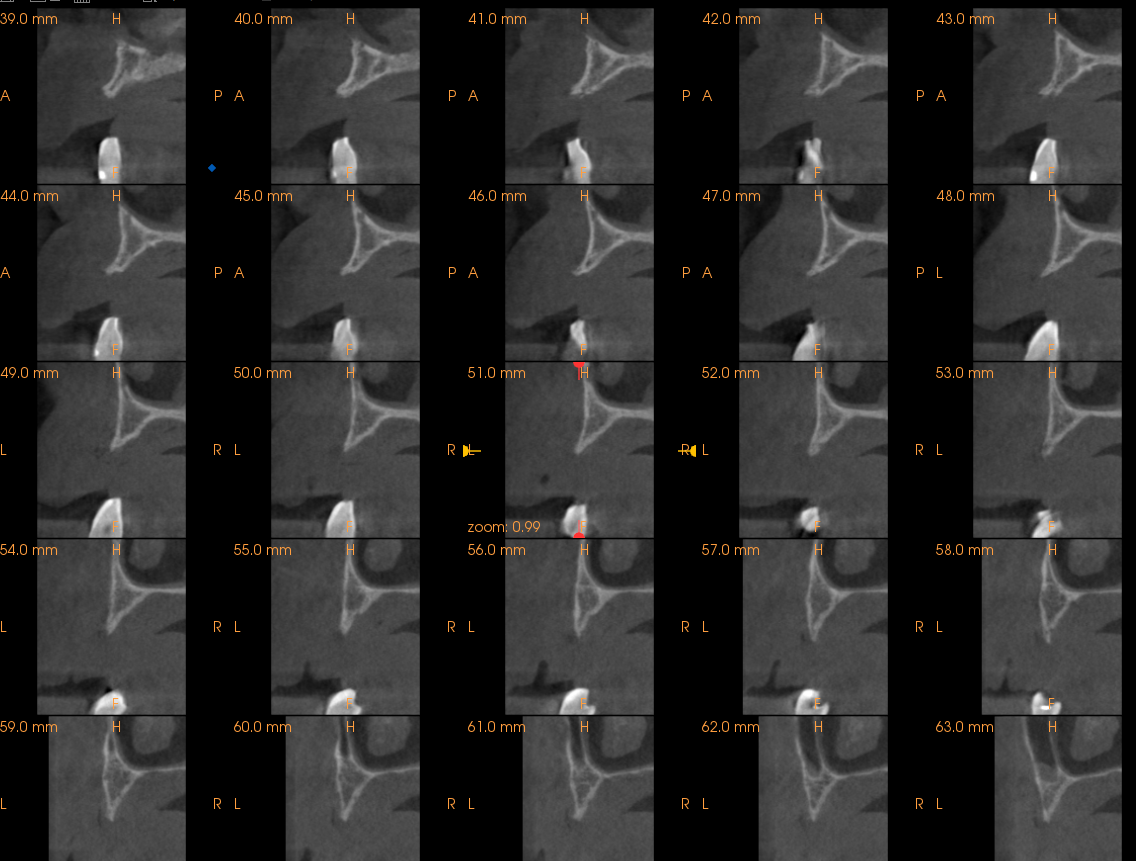
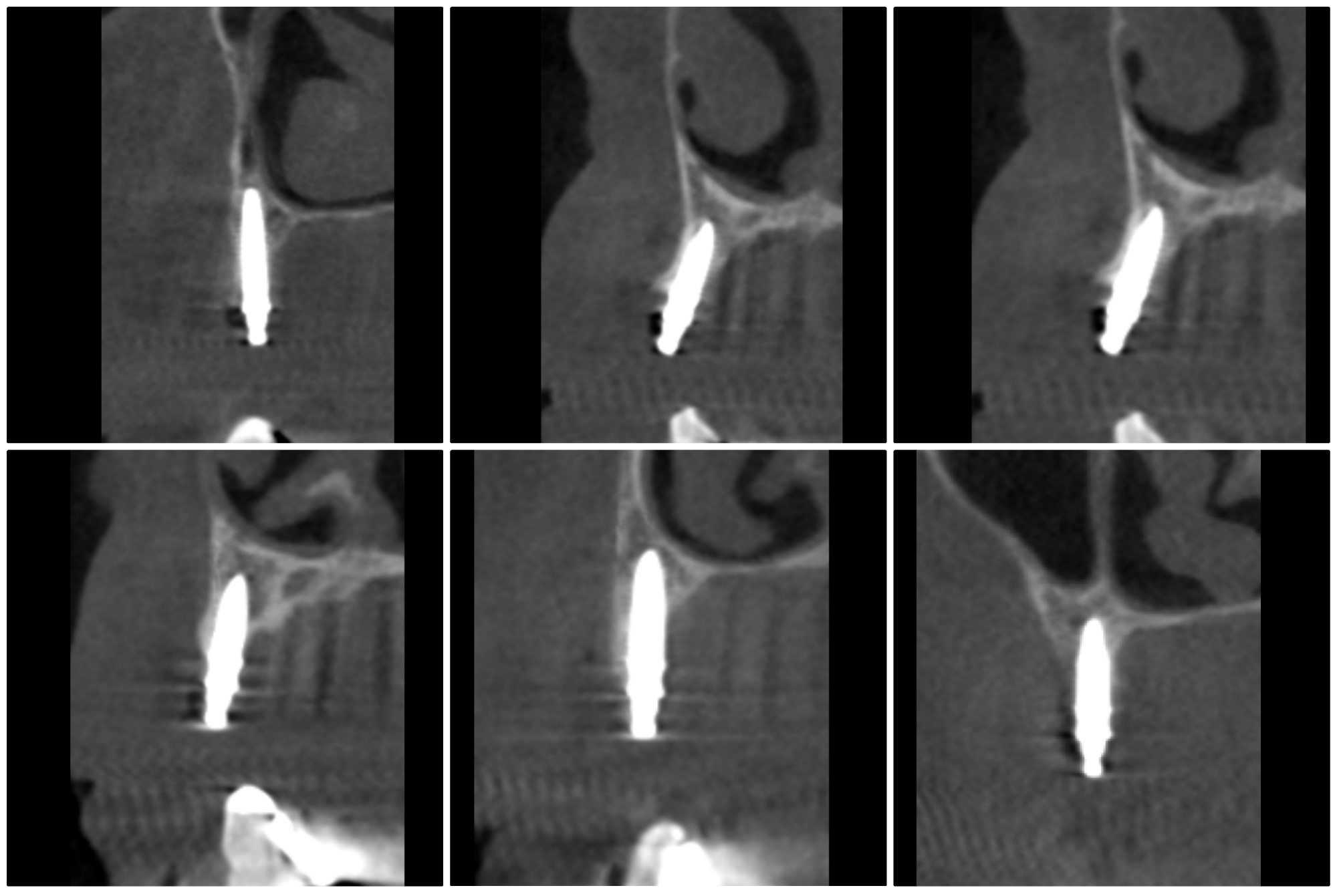
Wykorzystanie w leczeniu implantologicznym nowoczesnych urządzeń takich jak tomografia stożkowa, laser do tkanek twardych (Er:YAG) czy przyrządów do pomiaru stabilizacji jest istotne dla dokładnego zaplanowania, przeprowadzenia i zakończenia leczenia implanto-protetycznego. Należy podkreślić, że nowoczesne aparaty CBCT generują bardzo niską dawkę promieniowania Roentgena dlatego mogą być wykorzystywane dość często dla celów planowania i oceny leczenia na każdym z jego etapów (6). Współczesne techniki obrazowania 3D wykorzystujące małe pole obrazowania (Field of View – FOV), które są wystarczające do zaplanowania implantacji w bocznej okolicy szczęki powodują napromieniowanie niewiele większe niż cyfrowy ortopantomogram. Pauwels i wsp. (7) dla wykonywania CBCT podają dawki napromieniowania wynoszące 43 µSv (okolica zębów trzonowych żuchwy, 3D Accuitomo), 40 µSv (zęby sieczne żuchwy, Kodak 9000 3D), 19 µSv (zęby sieczne szczęki, Kodak 9000 3D). Rezultaty dawki pochłoniętej podczas wykonywania cyfrowego OPG wynoszą średnio 22 µSv (8).
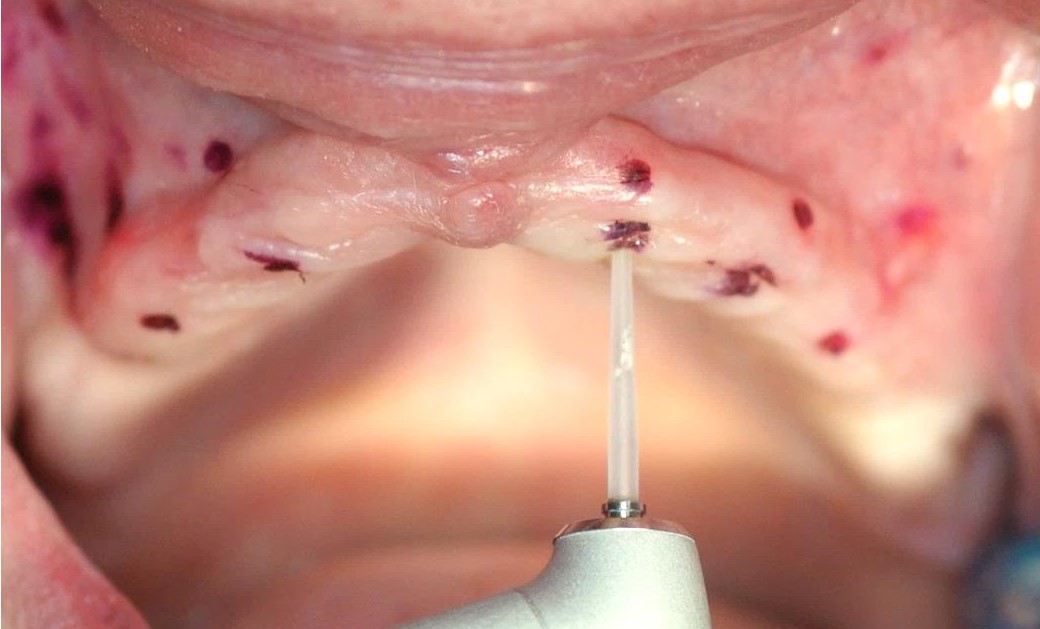
Stożkowaty kształt wyrostka zębodołowego pacjenta w opisanym zabiegu utrudnia wprowadzenie implantu we wcześniej zaplanowanej pozycji ponieważ powoduje ześlizgiwanie się wiertła wzdłuż blaszki kortykalnej. Zastosowanie lasera Er:YAG w takim przypadku umożliwia dekortykacje kości bezkontaktowo i wykonanie łoża implantu w optymalnej pozycji (9). Należy jednak pamiętać o ustawieniu prawidłowych parametrów pracy lasera, a w szczególności dostatecznego chłodzenia sprayem wodnym aby nie powodować nadmiernego urazu termicznego. W badaniach Erikssona i wsp. stwierdzono, że zwiększenie temperatury tkanki kostnej o 10° Celsjusza przez 60 sekund powoduje trwałe zmiany w strukturze kostnej, dlatego gradient wzrostu temperatury (∆Ta) tkanek mniejszy niż 10° Celsjusza należy uznać za optymalny i bezpieczny (10).
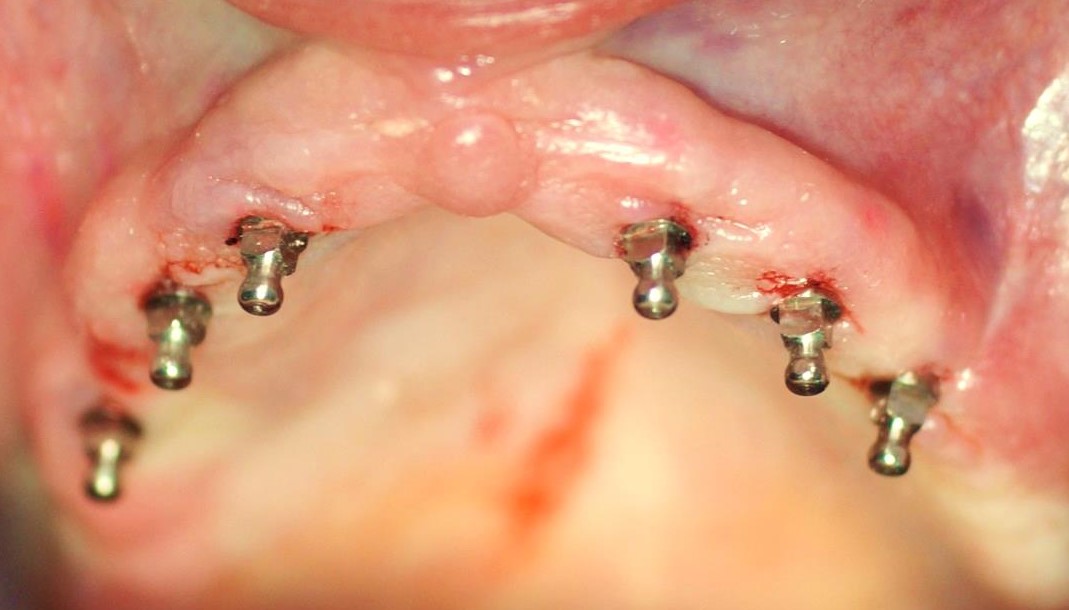
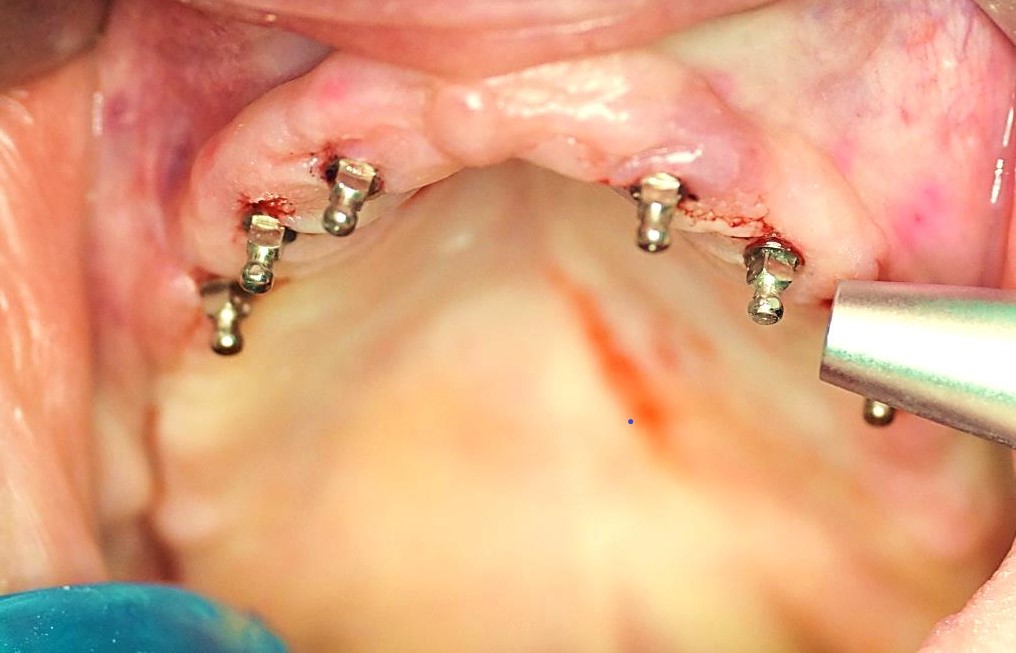
Kluczowym elementem dla sukcesu leczenia implanto-protetycznego jest prawidłowy czas obciążenia wszczepów. Pracę protetyczną można osadzać na implantach natychmiastowo lub po okresie kilku tygodni. Czas kiedy możemy bezpiecznie wykonać odbudowę protetyczną związany jest z wartością stabilizacji implantów, którą możemy zmierzyć za pomocą między innymi urządzenia Periotest (Medzintechnik Gulden e K, Modautal, Germany), które ocenia stabilizację za pomocą elektronicznej skali od -8 do +50 (niższy wynik oznacza wyższą stabilizację). Wartość wskazań urządzenia ściśle związana jest z jakością kości. W opisanym przypadku w zależności od implantu uzyskaliśmy wskazania z zakresu -1 do + 4 co pozwoliło na bezpieczne obciążenie implantów za pomocą protezy na zatrzaskach.
Piśmiennictwo
- Albrektsson, T., Dahl, E., Enbom, L., Engevall, S., Engquist, B., Eriksson, A.R., Feldmann, G., Freiberg, N., Glantz, P.O., and Kjellman, O. Osseointegrated oral implants. A Swedish multicenter study of 8139 consecutively inserted Nobelpharma implants. J Periodontol. 1988; 59: 287–296
- Tinsley, D., Watson, C. J. and Russell, J. L. (2001), A comparison of hydroxylapatite coated implant retained fixed and removable mandibular prostheses over 4 to 6 years. Clinical Oral Implants Research, 12: 159–166. doi: 10.1034/j.1600-0501.2001.012002159.x
- Binahmed A., Stoykewych A., Hussain A. Long-Term Follow-up of Hydroxyapatite-Coated Dental Implants—A Clinical Trial Int J Oral Maxillofac Implants. 2007 Nov-Dec;22(6):963-8.
- Douglass CW, Shih A, Ostry L: Will there be a need for complete dentures in the United States in 2020? J Prosthet Dent 2002; 87(1): 5-8.
- Misch CE: Dental implant prosthetics, ed 2, St Louis, 2015, Mosby.
- Matys Jacek, Flieger Rafał. Letter to the Editor. Implant Dentistry: April 2016 – Volume 25 – Issue 2 – p 162 doi: 10.1097/ID.0000000000000399
- Pauwels R, Beinsberger J, Collaert B, Theodorakou C, Rogers J, Walker A, et al. Effective dose range for dental cone beam computed tomography scanners. Eur J Radiol. 2012;81:267–271.
- Ludlow JB, Davies-Ludlow LE, Brooks SL. Dosimetry of two extraoral direct digital imaging devices: NewTom cone beam CT and Orthophos Plus DS panoramic unit. Dentomaxillofac Radiol. 2003;32:229–234.
- Matys J, Flieger R, Tenore G, Grzech-Leśniak K, Romeo U, Dominiak M. Er: YAG laser, piezosurgery, and surgical drill for bone decortication during orthodontic mini-implant insertion: primary stability analysis—an animal study. Lasers in medical science. 2018 Apr 1;33(3):489-95.
- Eriksson AR, Albrektsson T. Temperature threshold levels for heat-induced bone tissue injury: a vital-microscopic study in the rabbit. J Prosthet Dent. 1983;50:101–7.









