Streszczenie
W niniejszym artykule przedstawiono niektóre aspekty postępowania z niewyrzniętymi, poziomo położonymi zębami stałymi u pacjentów młodocianych. W przypadkach obydwu opisanych pacjentów stwierdzono obecność poziomo położonych zębów stałych wraz z torbielami zawiązkowymi, stanowiącymi wskazanie bezwzględne do wykonania zabiegu chirurgicznego. Przedstawiono czynniki, które powinny być brane pod uwagę przy rozważaniu możliwości autotransplantacji oraz jedno z proponowanych postępowań w razie braku wskazań do przeprowadzenia tego zabiegu. Opisano również pokrótce możliwość pozyskiwania autogennego materiału do regeneracji kości, wykorzystując w tym celu usunięty własny ząb pacjenta.
Wprowadzenie
rzetrwałe zęby mleczne niejednokrotnie stanowią problem funkcjonalno-estetyczny. Szczególnie u pacjentów młodocianych sytuacja ta skłania do poszukiwania przyczyny takiego stanu. Badanie radiologiczne ujawnia wówczas najczęściej brak zawiązka zęba stałego, bądź jego nieprawidłowe położenie, czy też obecność innych czynników wpływających na zaburzony proces wyrzynania [1]. W każdym przypadku istotne jest właściwe podjęcie decyzji terapeutycznych, uwzględniających wiele ograniczeń, jakie min. stanowi wiek i trwający wzrost organizmu. W sytuacji, w której na podstawie zdjęcia radiologicznego stwierdza się obecność torbieli zawiązkowej (DC – dentigerous cyst), należy podjąć właściwą decyzję odnośnie postępowania chirurgicznego, uwzględniając ortodontyczną ocenę przydatności zęba związanego z DC w zgryzie. W przypadkach najczęstszych, czyli dolnych trzecich zębów trzonowych (nieprzydatnych w zgryzie) sytuacja jest mniej skomplikowana, bowiem ich ekstrakcja wraz z usunięciem torbieli nie stanowi problemu funkcjonalnego. Przeciwnie – gdy torbiel rozwija się przy kłach, czy też zębach przedtrzonowych. Zalecane jest wówczas nieodzowne usunięcie torbieli i oczekiwanie na samoistne wyrznięcie zęba (do 100 dni), jednakże w niektórych przypadkach konieczne jest wówczas wdrożenie leczenia ortodontycznego, które nie zawsze kończy się powodzeniem, bądź usunięcie zęba [2]. Obiecującą alternatywą wydaje się być autotransplantacja zęba związanego z DC, po uprzednim usunięciu mieszka torbieli. Autotransplantacja jest zabiegiem polegającym na przeszczepieniu zęba własnego (zawiązka lub zęba wyrzniętego) do innego miejsca w łuku zębowym. Cechuje się bardzo wysokim wskaźnikiem powodzenia – ponad 90%, zapewniając funkcjonalną adaptację przeszczepionego zęba, przywracając tym samym odpowiednią morfologię uzębienia. Istotnym czynnikiem jest w tym przypadku jednak stopień rozwoju korzenia zęba [3,4]. W niniejszym artykule przedstawiono przypadki dwóch nastoletnich pacjentów z poziomo położonymi zębami stałymi wraz z torbielami zawiązkowymi. W obydwu przypadkach usunięto doszczętnie mieszek torbieli. U pierwszego pacjenta zdecydowano ponadto o możliwości przeprowadzenia zabiegu autotransplantacji niewyrzniętego zęba przedtrzonowego, z kolei w drugim przypadku wykonano ekstrakcję zatrzymanych kłów, wykorzystując je jednoczasowo do pozyskania autogennego augmentatu, celem wypełnienia powstałych defektów kostnych.
Opis przypadków
Przypadek 1
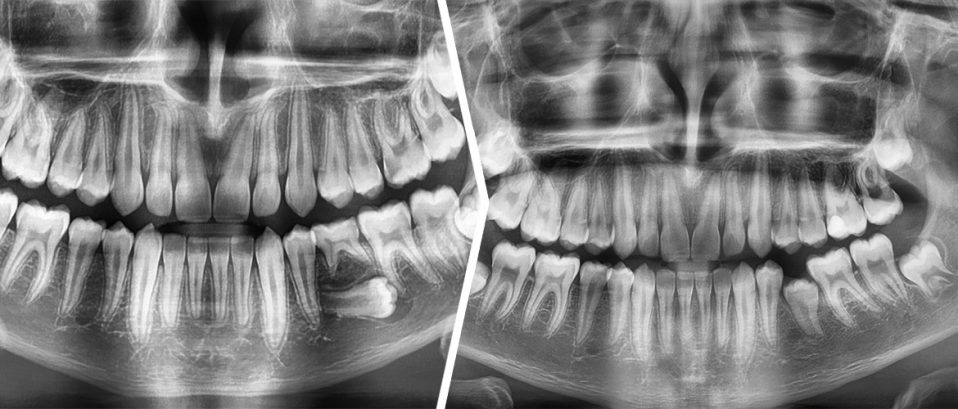
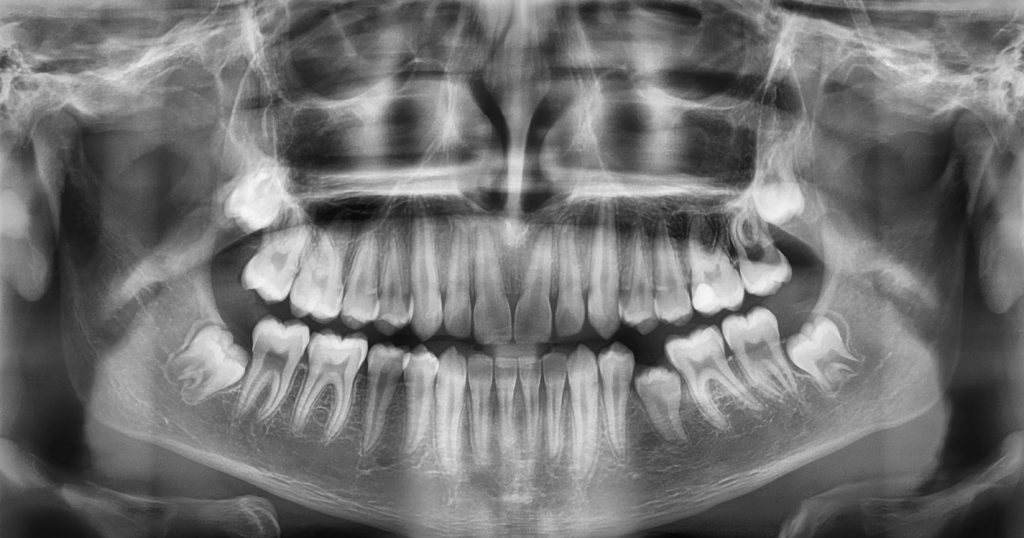
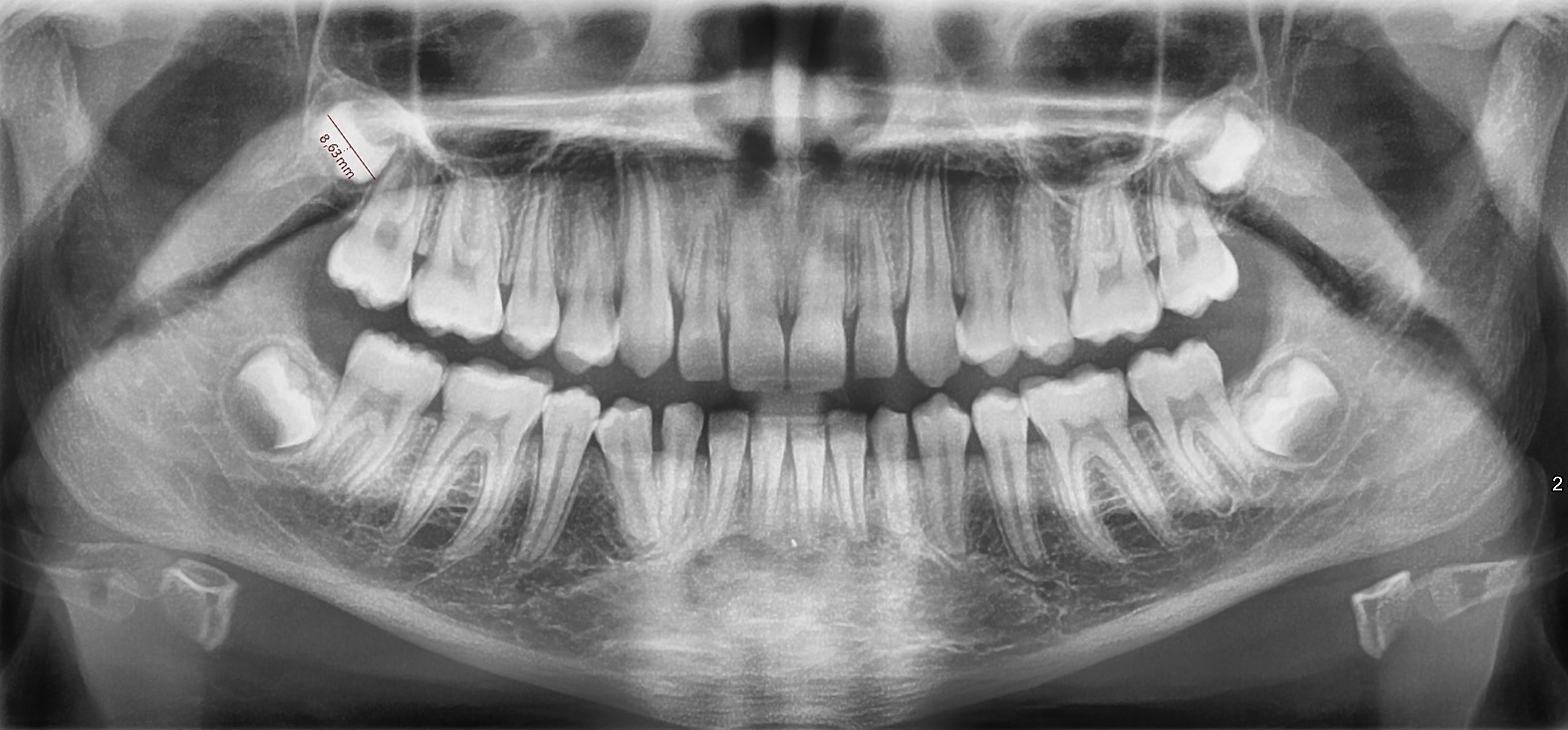
13-letni pacjent zgłosił się celem konsultacji odnośnie przetrwałego zęba mlecznego 75 i braku w jamie ustnej zęba 35. Na podstawie zdjęcia pantomograficznego stwierdzono obecność niewyrzniętego, poziomo położonego zęba 35 wraz z przejaśnieniem okołokoronowym odpowiadającym torbieli zawiązkowej [Ryc. 1: Zdjęcie pantomograficzne – sytuacja wyjściowa].
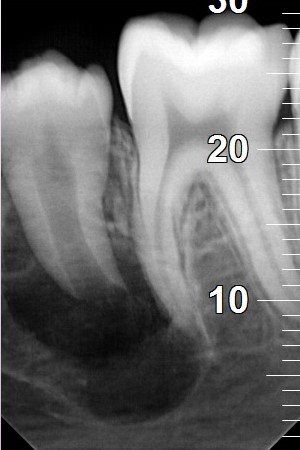
Korzenie przetrwałego mlecznego zęba trzonowego, tkwiącego w wyrostku zębodołowym były w pewnym stopniu zresorbowane. Biorąc pod uwagę zarówno konieczność przeprowadzenia zabiegu chirurgicznego z uwagi na obecność DC, stopień rozwoju korzenia niewyrzniętego zęba przedtrzonowego (R¾ w skali Moorreesa) oraz wymiary zęba i wyrostka zębodołowego w okolicy 34–36, zdecydowano o możliwości wykonania autotransplantacji. W osłonie antybiotykowej (0,6 g klindamycyny p.o. 1 h przed zabiegiem) i w znieczuleniu krótkotrwałym dożylnym (midazolam, propofol, fenantyl) i miejscowym 4% roztworem artykainy z adrenaliną 1: 100 000 wykonano chirurgiczną ekstrakcję zęba 35 w sposób możliwie jak najmniej traumatyczny oraz usunięto przetrwałego zęba 75. Od strony szczytu wyrostka zębodołowego wypreparowano otwór, w którym umieszczono a-PRF (Advanced plateletrichfibrin)uformowany na kształt korka oraz zęba-donora. Pole zabiegowe całkowicie pokryto uprzednio odwarstwionym płatem śluzówkowo-okostnowym oraz zaszyto bez napięcia tkanek. Bezpośrednio po zabiegu wykonano kontrolne zdjęcie RVG, ukazujące prawidłowe położenie transplantowanego zęba przedtrzonowego i jego kontakt z częścią szczytową wyrostka zębodołowego[Ryc. 2: RVG wykonane bezpośrednio po zabiegu].
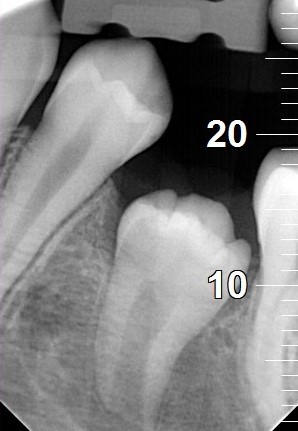
Gojenie przebiegało bez powikłań. Na wizycie kontrolnej po 3 miesiącach od zabiegu stwierdzono powolny wzrost zęba 35 a także brak objawów klinicznych stanu zapalnego. Zdjęcie RVG wykazało ponadto wysycenie ubytku kostnego w części wierzchołkowej [Ryc. 3: Kontrolne RVG wykonane po 3 miesiącach od zabiegu].
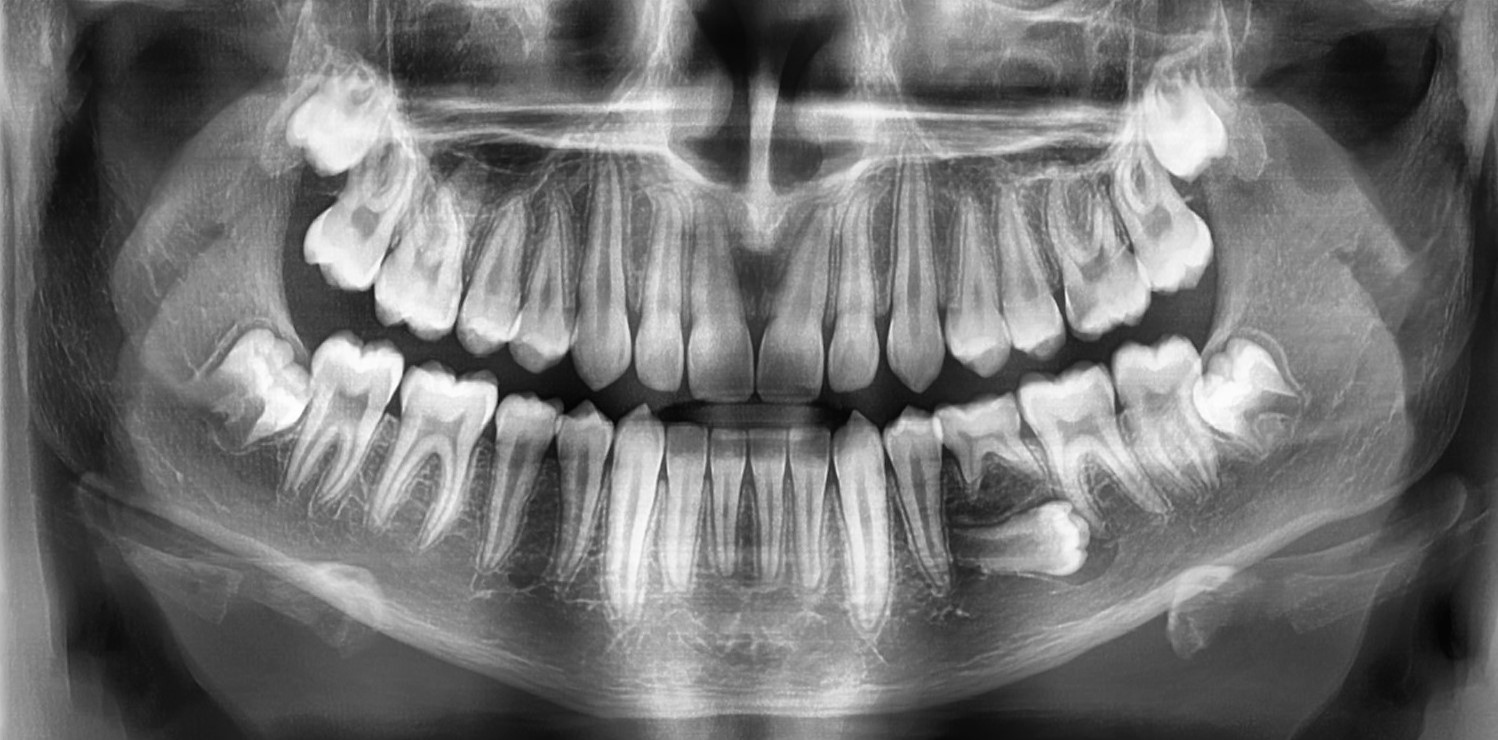
Po upływie kolejnych trzech miesięcy w jamie ustnej widoczny był wyrzynający się ząb 35. Na podstawie zdjęcia pantomograficznego stwierdzono nadal niezakończony rozwój korzenia, co świadczy o potencjale wzrostowym zęba oraz całkowite wygojenie poekstrakcyjnego ubytku kostnego [Ryc. 4: Zdjęcie pantomograficzne wykonane po 6 miesiącach od zabiegu]. Rodziców poinformowano o konieczności konsultacji ortodontycznej.
Przypadek 2
Odmienna sytuacja dotyczy chłopca w wieku 11 lat, który zgłosił się celem konsultacji w sprawie przetrwałych mlecznych dolnych kłów. W badaniu klinicznym stwierdzono obecność zębów mlecznych 73 i 83 nie wykazujących ruchomości. Wykonano CBCT (tomografię wiązki stożkowej), ujawniające obecność zatrzymanych, poziomo położonych zębów 33 i 43 wraz z przejaśnieniem okołokoronowym, odpowiadającym torbielom zawiązkowym, co podobnie jak w przypadku powyżej opisanego pacjentastanowiło bezwzględne wskazanie do wykonania zabiegu chirurgicznego [Ryc. 5, 6, 7: Rekonstrukcja pantomograficzna oraz skany tomografii wiązki stożkowej wykonanej przed zabiegiem].
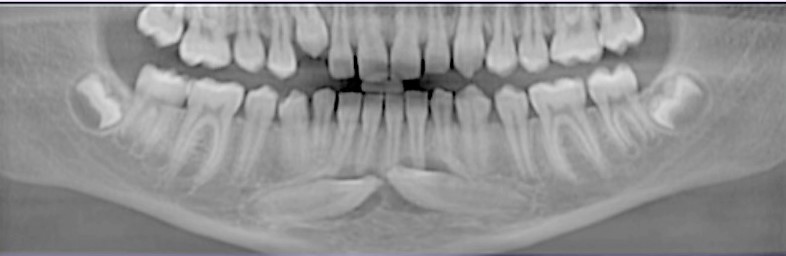
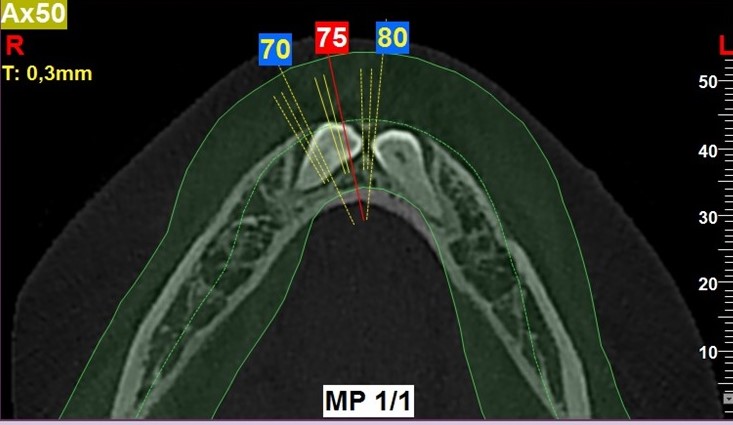
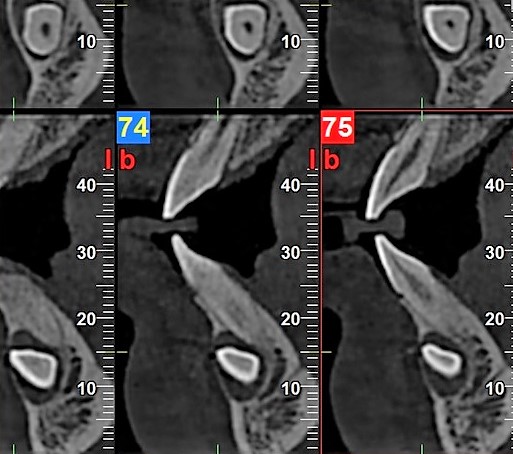
Jednakże z uwagi na niewystarczającą szerokość wyrostka zębodołowego w okolicach 32–34 i 42–44 oraz przede wszystkim na niemalże zakończony rozwój korzeni kłów, zdecydowano o braku możliwości wykonania autotransplantacji. W osłonie antybiotykowej (0,6 g klindamycyny p.o. 1 h przed zabiegiem) oraz w znieczuleniu krótkotrwałym dożylnym i miejscowym jak w uprzednio opisanym przypadku usunięto kły wraz z wyłuszczeniem torbieli. Biorąc pod uwagę rozległość powstałych ubytków kostnych, zdecydowano o wskazaniu do ich augmentacji, celem uniknięcia następczego zniekształcenia wyrostka zębodołowego. Jednocześnie stwierdzono możliwość wykorzystania usuniętych zębów w celu pozyskania autogennego materiału powstałego z ich sprocesowania. Autogenny materiał przygotowano zgodnie z protokołem zalecanym przez producenta młynka The Smart DentinGrinder (KometaBio, USA) [Ryc. 8: The Smart DentinGrinder (KometaBio) – młynek do procesowania zębów wraz z roztworem DentinCleanser oraz DPBS].

Usunięte zęby oczyszczono wiertłem z węglika spiekanego, zmielono w młynku oraz zdezynfekowano przez 10 minut w roztworze DentinCleanser (0,5 M roztwór NaOH z 20% etanolem), a następnie przepłukano przez 3 minuty roztworem soli fizjologicznej buforowanej fosforanami (DPBS). Do zębodołów poekstrakcyjnych wprowadzono koleganenowy stożek PARASORB®Cone (RESORBA Medical GmbH, Niemcy) oraz pozyskany augmentat [Ryc. 9: Biomateriał pozyskany ze zmielenia zębów].

Całość pokryto kolagenową błoną OsseoGuard® (BIOMET 3i™, USA). Płat śluzówkowo-okostnowy reponowano oraz zaszyto bez napięcia. Gojenie przebiegało bez powikłań. Kontrolne zdjęcie pantomograficzne ujawniło całkowite wysycenie ubytków kostnych trzonu żuchwy w okolicy pozabiegowej [Ryc. 10: Zdjęcie pantomograficzne wykonane po miesiącu od zabiegu.]. Klinicznie nie stwierdzono cech stanu zapalnego, ani recesji dziąsła. W przypadku tego pacjenta niemożliwe było również wykonanie autotransplantacji górnych trzecich zębów trzonowych, mimo wczesnego stadium ich rozwoju. Przeciwskazanie stanowiła tu nieadekwatna szerokość zawiązków w stosunku do wymiarów miejsca, jakie powstałoby po usunięciu przetrwałych mlecznych kłów. Pozytywny aspekt stanowi jednak długość korzeni mlecznych zębów i ich stabilne osadzenie w zębodołach.
Dyskusja
W każdym przypadku młodego pacjenta, który utracił stały ząb, bądź stwierdza się jego brak w jamie ustnej w związku z hipodoncją lub zatrzymaniem, warto rozważyć możliwość oraz wskazania do wykonania zabiegu autotransplantacji. Istotnym aspektem jest faza rozwoju korzenia potencjalnego donora oraz wymiary wyrostka zębodołowego miejsca biorczego w stosunku do wymiarów zęba-donora. Najlepsze rezultaty zabiegu autotransplantacji uzyskiwane są wówczas, gdy korzeń zęba jest w 3 lub 4 stopniu wg skali Moorreesa, co odpowiada ½ do ¾ jego całkowitej długości. Niedojrzały ząb z szerokim, otwartym otworem wierzchołkowym wykazuje potencjał rewaskularyzacji i reinerwacjimiazgi, co w znacznej mierze warunkuje sukces terapeutyczny [5]. Autotransplantacja zakończona powodzeniem zapewnia utrzymanie objętości kości wyrostka zębodołowego, odpowiedni rozwój uzębienia i wyrostka, integralność łuku, wpływa pozytywnie na żucie, mowę [6]. Radiologicznie uwidoczniony niewyrznięty ząb z szerokim przejaśnieniem okołokoronowym, świadczącym o obecności torbieli zawiązkowej jest bezwzględnym wskazaniem do wykonania zabiegu chirurgicznego. Ektopowe położenie zęba, nierokujące samoistnym ustawieniem w łuku i możliwością ortodontycznego wprowadzenia do prawidłowej pozycji stanowi doskonałą okazję do przeprowadzenia jednoczasowej autotransplantacji. Warunek stanowi wówczas odpowiednie stadium rozwoju korzenia, a także wystarczające wymiary wyrostka zębodołowego w potencjalnym miejscu biorczym. Przetrwały mleczny ząb trzonowy u opisanego pacjenta miał w pewnym stopniu zresorbowane korzenie. Niewykluczone, iż w krótkim czasie doszłoby do wzrostu jego ruchomości i/lub zaistniałaby konieczność ekstrakcji. Należy również pamiętać, że u pacjentów młodych, u których nie doszło do zakończenia procesów wzrostowych, zastępowanie utraconego zęba za pomocą implantu jest przeciwskazane. Podobnie jak zabiegi augmentacji zębodołów poekstrakcyjnych z wykorzystaniem materiałów kościozastępczych [7]. Zatem biorąc pod uwagę pozytywne rezultaty autotransplantacji opisywane w piśmiennictwie należy rozważyć tę opcję terapeutyczną i uznać ją za najlepszą w przypadkach braku zębowego u młodego pacjenta, jeśli spełnione są wszystkie niezbędne warunki zarówno miejscowe jak i ogólne. W sytuacji obecności torbieli zawiązkowej związanej z zatrzymanym, nieprawidłowo położonym zębem, u którego wykluczono możliwość ortodontycznego wprowadzenia do łuku oraz jego autotransplantacji, warto rozważyć opcję ekstrakcji z jednoczasową augmentacją ubytku wyrostka zębodołowego biomateriałem pozyskanym w wyniku odpowiedniego sprocesowania usuniętego zęba, który cechuje się zarówno właściwościami osteoindukcyjnymi jak i osteokondukcyjnymi. Mimo, iż u młodych pacjentów przeciwskazana jest implantacja, nie można wykluczyć takiego zabiegu w przyszłości. Przeprowadzenie każdego zabiegu chirurgicznego wiążącego się z powstaniem defektu kostnego lub prowadzącego do postępującejutraty kości powinno być połączone z czynnościami mającymi na celu w możliwie jak największym stopniu zapobieganie deficytom tkankowym, dążenie do zachowania/ odbudowy pełnowartościowej kości oraz zapobieganiu jej zniekształcenia. Utrzymanie objętości wyrostka zębodołowego poprzez zabiegi augmentacyjne jest szczególnie wskazane w sytuacjach, gdy wielkość powstałego ubytku przekracza rozmiar krytyczny, co mogłoby prowadzić do niecałkowitego samoistnego wygojenia i wypełnienia tkanką kostną. Ankyloza jest w wielu przypadkach zjawiskiem pożądanym. W sytuacji zwichnięcia całkowitego zęba, przy braku możliwości autotransplantacji, przeprowadza się często replantację opóźnioną. Metoda ta pozwala zachować kształt i rozmiary kości otaczającej ząb w przeciwieństwie do ekstrakcji, która wiąże się z koniecznością późniejszej augmentacji zanikłego wyrostka zębodołowego przed docelowym zabiegiem implantacji. Mając na uwadze fakt, iż cząsteczki autogennej zębiny uzyskane w wyniku sprocesowania zęba ulegają ankylozie, byłoby niesłuszne zatem traktowanie usuniętego zęba jako odpadu medycznego, szczególnie gdy miazga usuniętych zębów była żywa, jak w przedstawionym przypadku, przez co zminimalizowane jest ryzyko kontaminacji bakteryjnej. Zwłaszcza, że augmentacja tym materiałem prowadzi do powstania stabilnej, pełnowartościowej tkanki, która z powodzeniem stanowi dobre łoże pod implant [8]. Można zatem to uznać za właściwą metodę zarządzania tkankami wyrostka zębodołowego u pacjentów młodych.
Literatura
- Aktan AM, Kara I, Sener I, Bereket C, Celik S, Kirtay M, Ciftçi ME, Arici N. An evaluation of factors associated with persistentprimaryEur J Orthod. 2012;34(2):208-12.
- Kaczmarzyk T, Stypułkowska J, Tomaszewska R. Torbiele obszaru szczękowo-twarzowego. Warszawa, 2015. Wydawnictwo Kwintesencja Sp.z.o.o.
- Gupta S, Goel M, Sachdeva G, Sharma B, Malhotra D. Autotransplantation. J Conserv Dent. 2015;18(6):500-3.
- Rohof ECM, Kerdijk W, Jansma J, Livas C, Ren Y. Autotransplantation of teeth with incomplete root formation: a systematic review and meta-analysis. ClinOralInvestig. 2018;22(4):1613-1624.
- Park JH, Tai K, Hayashi D. Toothautotransplantation as a treatment option: a review. J ClinPediatr Dent. 2010;35(2):129-35.
- Almpani K, Papageorgiou SN, Papadopoulos MA. Autotransplantation of teeth in humans: a systematic review and meta-analysis. ClinOralInvestig. 2015;19(6):1157-79.
- Dominiak M, Krawiec M, Pitułaj A, Smulczyńska- Demel A, Bednarz I. Autotransplantacja jako metoda autogennej rekonstrukcji ubytków wyrostka zębodołowego – opis przypadku. Laser. 2017;4:22-29.
- Hnitecka S, Hadzik J, Smulczyńska- Demel A, Szulc M, Dominiak M. Możliwości wykorzystania mielonego zęba jako materiału augmentacyjnego w chirurgii regeneracyjnej wyrostka zębodołowego – opis przypadków. Implants-wyd.pol. 2017;12 (4):14-23.