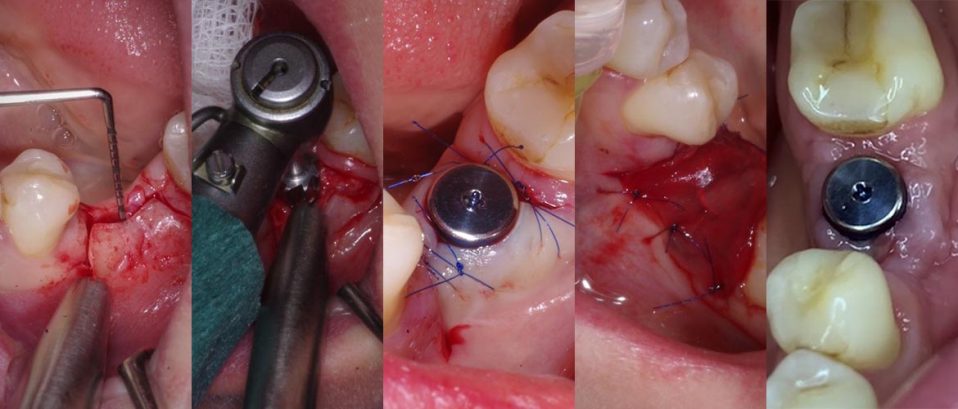
Streszczenie
Artykuł przedstawia uzupełnienie braku zębowego w bocznym odcinku żuchwy, poprzez implantacje z wykorzystaniem CGF w formie płynnej oraz membrany. Dodatkowo wykonano cięcie w taki sposób aby uzyskać płat trapezowaty z jak największą ilością dziąsła zrogowaciałego od strony przedsionkowej. Niepowodzenia w postaci peri-implantitis bardzo często są związane z ilością dziąsła zrogowaciałego wokół szyjki implantu. Dzięki nowym metodom i wykorzystaniu skoncentrowanych czynników wzrostu (CGF) gojenie następuje szybciej a dolegliwości po zabiegowe są znacznie zmniejszone.
Wstęp
Nowoczesna medycyna coraz bardziej się rozwija, a oczekiwania pacjentów w stosunku do stosowanych metod są coraz większe. Implanty stały się bardzo popularną metoda uzupełniania braków zębowych ze względu na ich liczne atrybuty[13]. W wielu przypadkach, w których pacjenci stracili zęby w skutek chorób przyzębia nie możemy zastosować implantów z powodu znacznego zniszczenia kości wyrostka zębodołowego.[9] Aby wykonać przeszczep kości wymagane jest miejsce biorcze, które wiąże się z dodatkowym zabiegiem, powikłaniami i dyskomfortem pacjenta. W wielu przypadkach możemy rozwiązać ten problem stosując skoncentrowane czynniki wzrostu CGF uzyskane z krwi pacjenta pobranej przed zabiegiem.[9] Zastosowanie nowoczesnych metod pozwala nam na większy komfort psychiczny i fizyczny pacjenta i leczenie z większą efektywnością.[13]
Opis przypadku
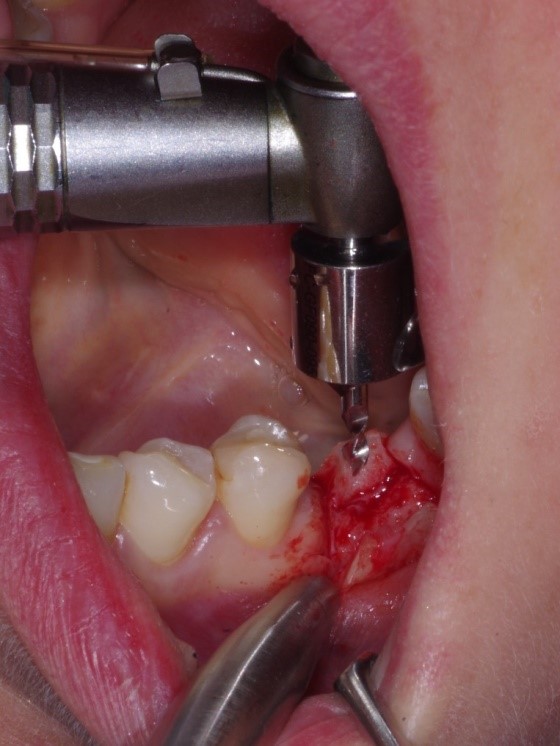
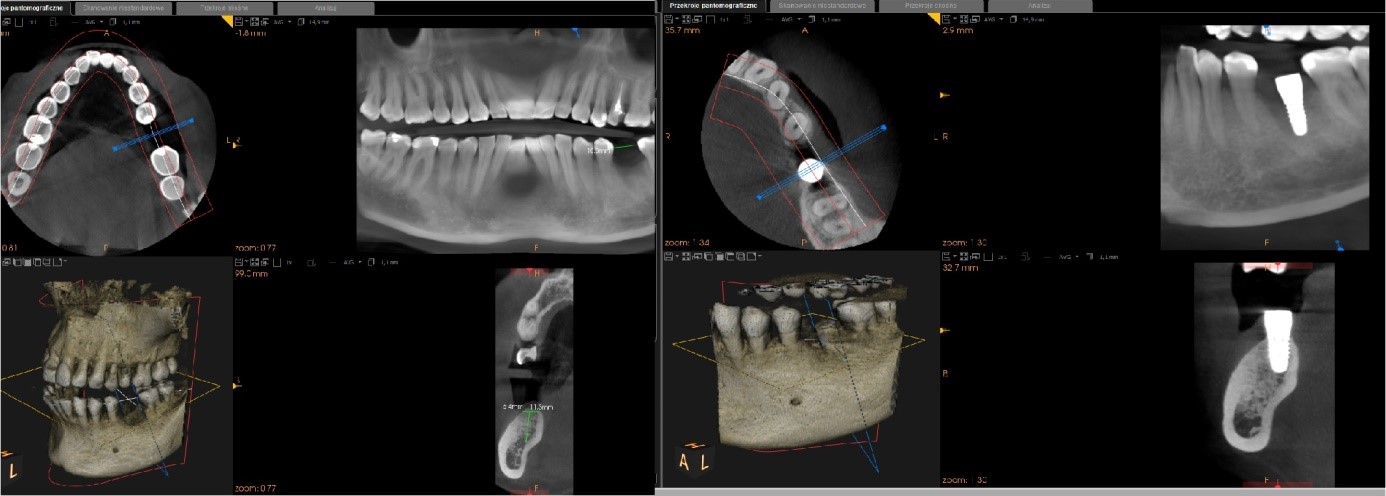
Pacjentka zgłosiła się do gabinetu w celu wszczepienia implantu w miejscu braku zębowego w pozycji 36 (FDI). Po analizie CBCT zdecydowano się na wszczepienie implantu marki TOMMEN o średnicy 4.5mm i długości 9.5mm.
W celu przyśpieszenia gojenia jak i zmniejszenia dolegliwości po zabiegowych przed procedurą implantacji u pacjentki pobrano krew w celu uzyskania skoncentrowanych czynników wzrostu (CGF) w formie membrany oraz w formie płynnej.
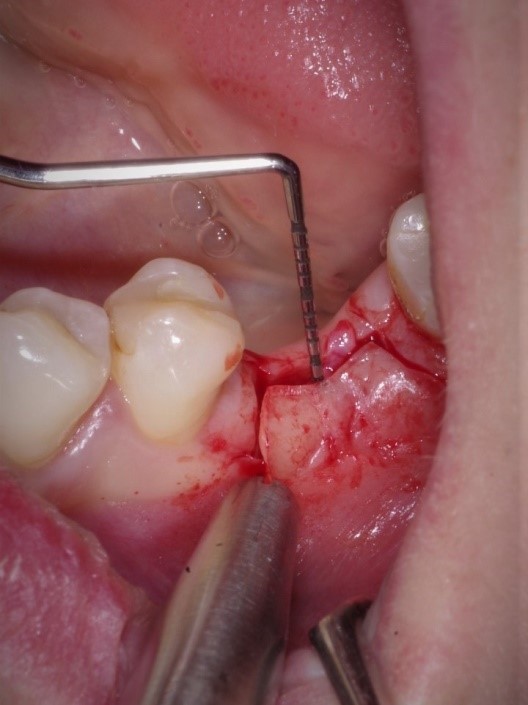
Cięcie poziome zostało wykonane w sposób taki aby uzyskać jak największą ilość dziąsła zrogowaciałego od strony przedsionkowej przy wszczepionym implancie. Zostały wykonane również cięcia pionowe w celu uzyskania możliwości przesunięcia płata na stronę przedsionkową po wszczepieniu implantu i założeniu śruby gojącej. Płat ten jest płatem rozszczepionym śluzówkowym.
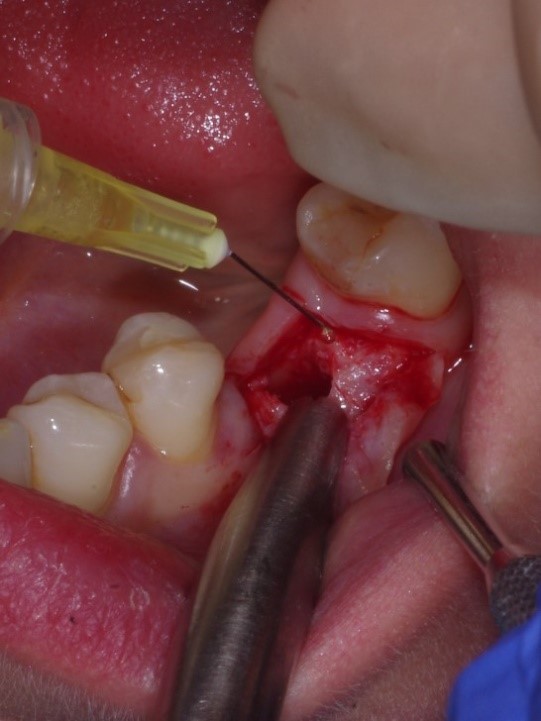
Aplikacja formy płynnej CGF ma na celu przyśpieszenie osteointegracjii implantu oraz zmniejszenie dolegliwości bólowych po zabiegu.
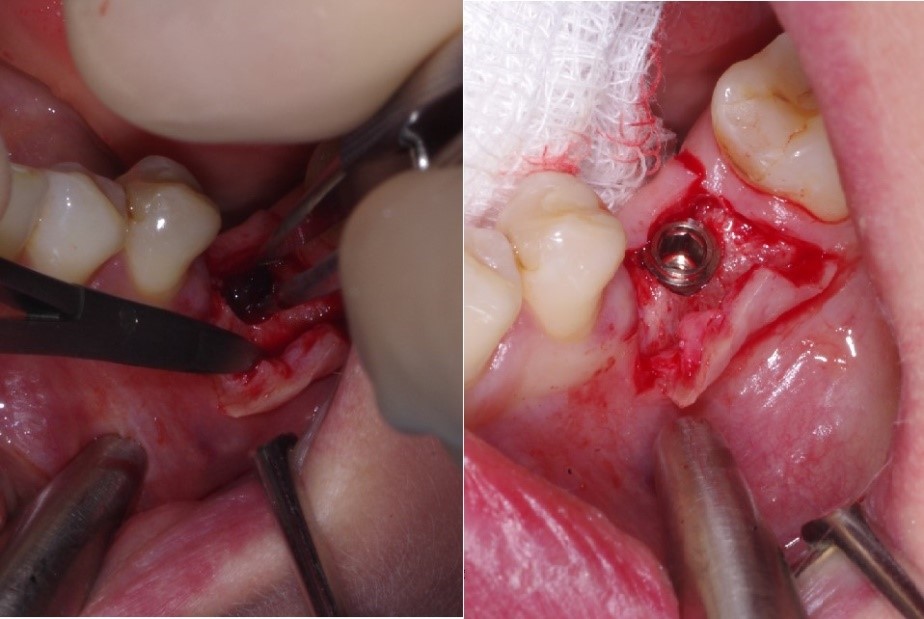
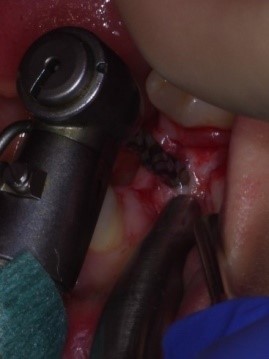
Wszczepiony implant oraz widoczny płat śluzówkowo dziąsłowy który jest przesunięty na stronę przedsionkową. Płat następnie po założeniu śruby gojącej będzie ufiksowany szwami o rozmiarze 6.0.

Bardzo ważne aby nie przekroczyć wartości krytycznej, która jest zalecana przez producenta implantów.
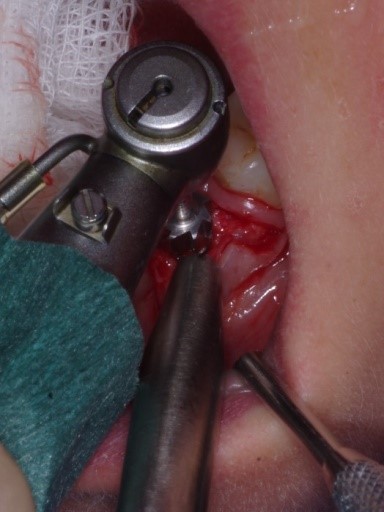
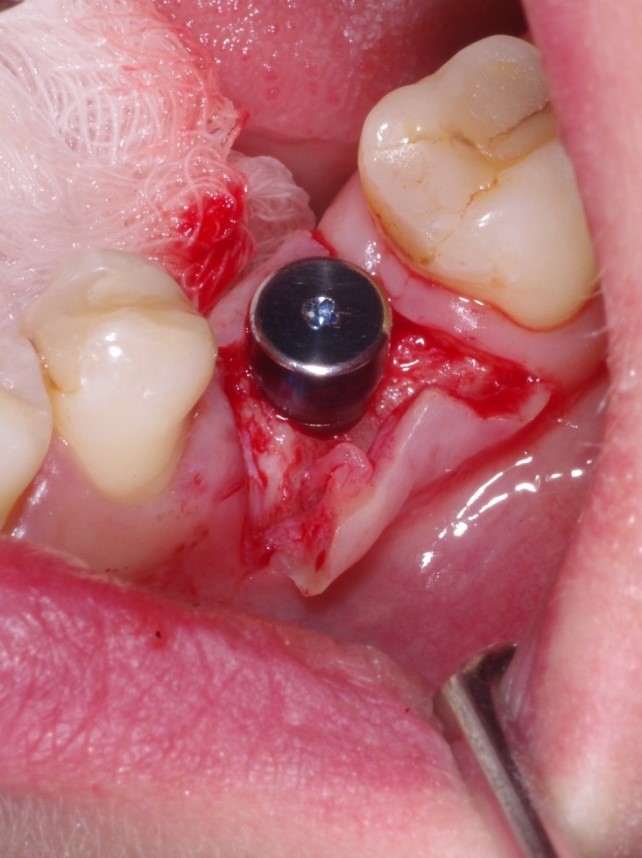
Jest to bardzo istotne ponieważ odpowiednia ilość dziąsła zrogowaciałego musi się znajdować zarówno od strony językowej jak i od strony przedsionkowej. Śruba gojąca założona na implancie o wymiarach 4.5mm x 9.5mm.
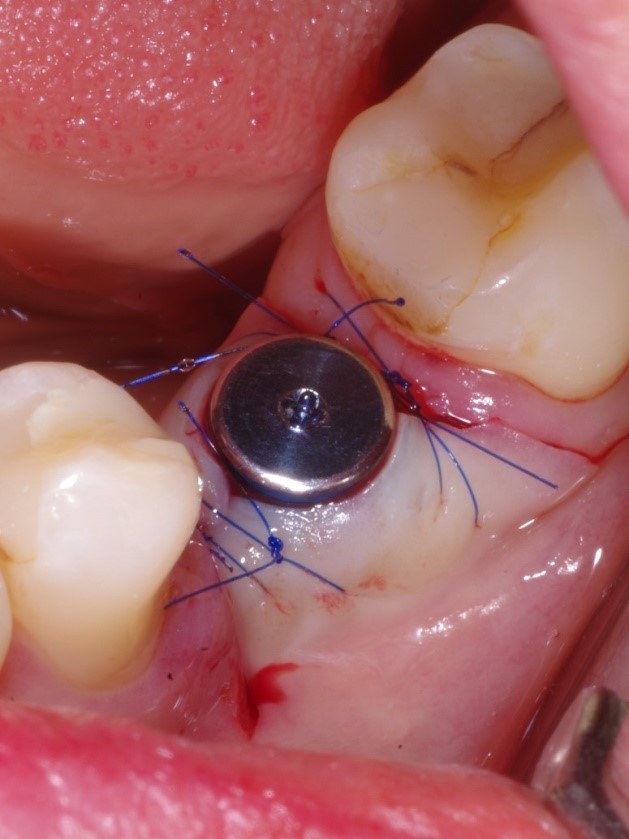
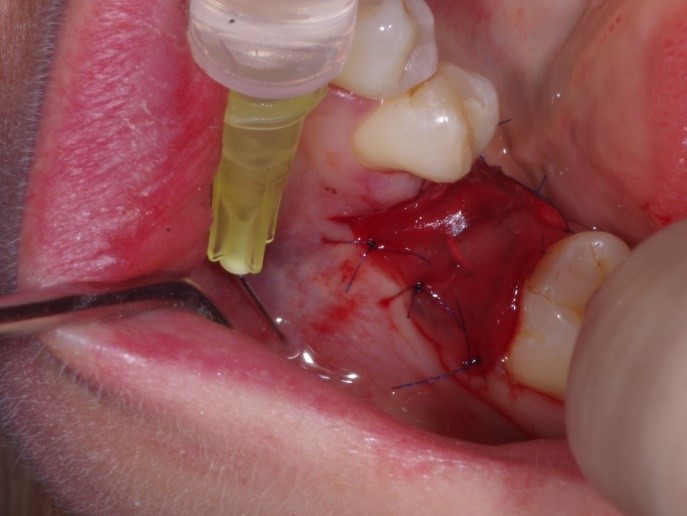
Następnie membrana została przyszyta do dziąsła tak by ochraniała miejsce po zabiegu. Aplikacja płynnej formy CGF w celu zmniejszenia dolegliwości bólowych oraz przyśpieszeniu gojenia po zabiegowego.
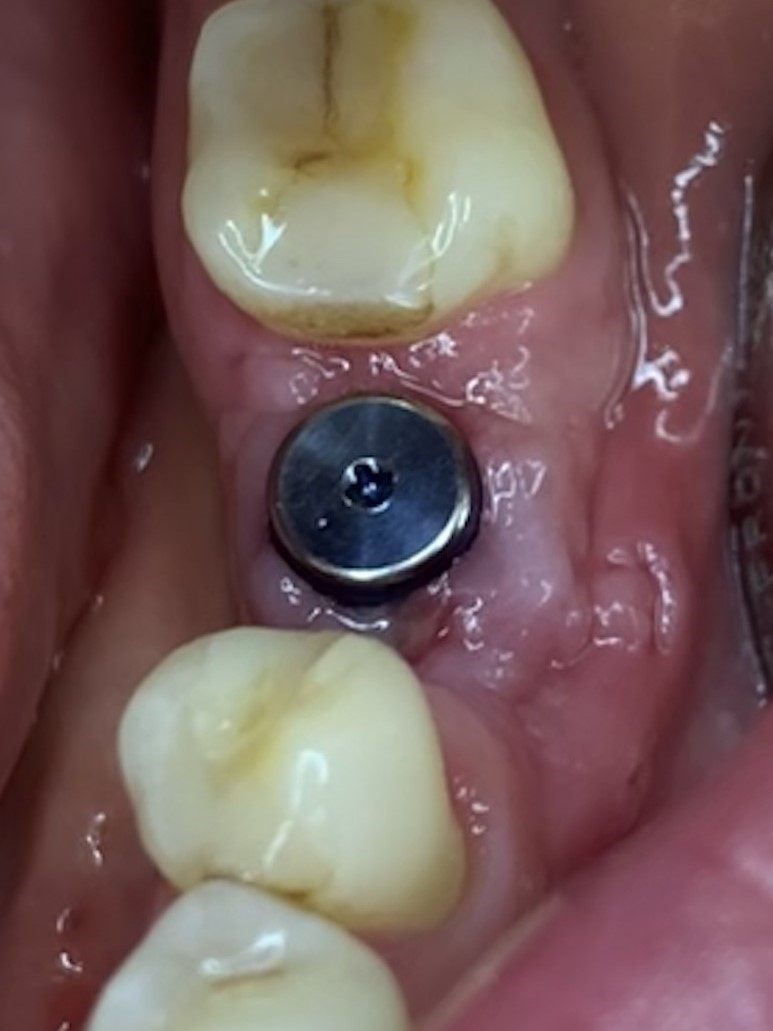
Widoczna bardzo dobra adaptacja tkanek miękkich oraz dziąsło zrogowaciałe znajdujące się na stronie przedsionkowej w miejscu gdzie był wszczepiony implant.
Pacjentka ze względu na uczulenie na penicyliny przed zabiegiem otrzymała antybiotyk Clindamycin MIP 600 w dawce podwójnej. Po zabiegu zalecono zażycie tylko jednej dawki antybiotyku. Ponadto po zabiegu pacjentka otrzymała lek przeciwbólowy Ketonal Forte 0.1g. W kolejnych dniach pacjentka nie stosowała żadnych dodatkowych środków przeciwbólowych ze względu na brak dolegliwości.
W kolejnym etapie 2-3 miesięcy po implantacji zaplanowano wykonanie odbudowy protetycznej.
Dyskusja
Rodzaj powierzchni implantu ma decydujący wpływ na proces osteointegracji. W odniesieniu do aktualnej wiedzy, modyfikacja powierzchni implantu ma pozytywny wpływ na proces osteointegracji.[11] Zabiegi z wykorzystaniem implantów Thommen na podstawie analizy oraz kryteriów sukcesu umieszczenia implantu opracowanych przez Busera [12] wykazują brak bólu, dyskomfortu, oznak zapalenia, infekcji czy ruchomości implantu. System Thommen pomógł skrócić czas, na odbudowę protetyczną na implancie. Implanty Thommen wykazują dużą przeżywalność, bardzo dobrą stabilność oraz niski zanik kości wokół implantu. [11]
Skoncentrowane czynniki wzrostu CGF (Concentrated Growth Factors) są jednym z rodzajów PRP, które są uważany za nową generacje PRP, co wydaje się być bardzo interesujące klinicznie i ma bardzo duży biotechnologiczny potencjał.[3] Jest to preparat w 100 % autologiczny, który nie tylko zapoczątkowuje leczenie tkanek, ale również poprawia wyniki kliniczne w różnorodnych chirurgicznych procedurach. W bardzo dużym stopniu zmniejsza komplikacje w postaci bólu, zapalenia czy obrzęku. [4] Dzięki zastosowaniu CGF zabiegi są bardziej przewidywalne i powtarzalne z charakteryzują się mniejszą ilością komplikacji.[3]
Czynniki wzrostu są mediatorami, które regulują podstawowe zadania komórek podczas naprawy tkanek. Zaliczamy do nich: proliferacje komórek, różnicowanie i syntezę macierzy pozakomórkowej. Aktywacja i degranulacja płytek krwi powoduje uwalnianie dużej liczby czynników biologicznych t.j; płytko pochodny czynnik wzrostu (PDGF), czynnik wzrostu śródbłonka naczyniowego (VEGF), insulinopodobny czynnik wzrostu (IGF), transformujący czynniki wzrostu beta (TGF), czynnik martwicy nowotworu (TNF), neurotroficzny czynnik pochodzenia mózgowego (BDNF) i białka morfogenetyczne kości (BMP) [5-8]
W porównaniu stosowania CGF w stosunku do PRF, CGF wykazuje szybsze tempo tworzenia kości wokół wszczepu. Ponadto objętość i gęstość wytworzonej kości jest większa. Jednakżę CGF nie jest w stanie zastąpić materiałów kościozastępczych.[9] Skoncentrowane czynniki wzrostu mają zdolności osteoindukcji oraz osteokondukcji [10]. Ponadto z CGF otrzymujemy tzw. „el Poncho” –autogenną membranę wspomagającą gojenie tkanek miękkich wokół implantu.
W opisanym przypadku zastosowano od razu po wszczepieniu implantu śrubę gojącą pomijając śrubę zamykająca. Dzięki takiemu postępowaniu możemy skrócić ilość wizyt zmniejszając stres u pacjentów. Ponadto po zastosowaniu CGF obserwuje się mniejszy mikro przeciek i penetracje bakterii, które są odpowiedzialne za niepowodzenie części zabiegów [2].
Dzięki zastosowaniu systemu MD Guide- Implant Pilot Drill & Implant Surgical Guide dokładność wykonania loży pod implant ulega znacznej poprawie. W systemie tym znajduje się 5 wierteł o różnej wielkości tak aby odwzorowały one szerokość po usuniętym zębie. Ponadto w systemie tym znajduje się 5 wierteł które służą jako pozycjoner przyszłej korony protetycznej. Pozycjonery te są szczególnie przydatne w przypadku braku kilku zębów w łuku. Dzięki zastosowaniu MD GUIDE poprawiamy dokładność i bezpieczeństwo zabiegu a w wielu przypadkach nie potrzebujemy nawet szablonu chirurgicznego [1].
Dzięki rozwojowi technologii możemy wykorzystać podczas zabiegów implantologicznych nowoczesne urządzenia takie jak tomografia stożkowa CBCT. Jest to bardzo pomocne przy dokładnym zaplanowaniu, przeprowadzeniu i zakończeniu leczenia. Nowoczesne aparaty CBCT generują bardzo niską dawkę promieniowania Roentgena a ponadto możemy zastosować techniki obrazowania 3D o małym polu aby jeszcze bardziej zmniejszyć dawkę. [14] Są one wystarczające do zaplanowania zabiegu implantacji. Dla wykonania CBCT w miejscu, w którym był wykonywany zabieg (zęby trzonowe żuchwy) dawka promieniowania wynosiła 43 µSv czyli nie wiele więcej niż w porównaniu do OPG gdzie średnia dawka wynosi średnio 22 µSv.
Literatura
- VERCRUYSSEN, Marjolein, et al. Different techniques of static/dynamic guided implant surgery: modalities and indications. Periodontology 2000, 2014, 66.1: 214-227.
- SCARANO, A., et al. Evaluation of the sealing capability of the implant healing screw by using real time volatile organic compounds analysis: Internal hexagon versus cone morse. Journal of periodontology, 2016, 87.12: 1492-1498.
- BORSANI, Elisa, et al. Biological characterization and in vitro effects of human concentrated growth factor preparation: An innovative approach to tissue regeneration. Biology and Medicine, 2015, 7.5: 726.
- Rosano G, Taschieri S, Del Fabbro M (2013) Immediate postextraction implant placement using plasma rich in growth factors technology in maxillary premolar region: a new strategy for soft tissue management. J Oral Implantol 39:98-102.
- Eppley BL, Woodell JE, Higgins J (2004) Platelet quantification and growth factor analysis from platelet-rich plasma: implications for wound healing. Plast Reconstr Surg 114: 1502-1508.
- Kalén A, Wahlström O, Linder CH, Magnusson P (2008) The content of bone morphogenetic proteins in platelets varies greatly between different platelet donors. Biochem Biophys Res Commun. 375:261-264.
- Kiuru J, Viinikka L, Myllylä G, Pesonen K, Perheentupa J (1991) Cytoskeletondependent release of human platelet epidermal growth factor. Life Sci 49: 1997-2003.
- Lowery GL, Kulkarni S, Pennisi AE (1999) Use of autologous growth factors in lumbar spinal fusion. Bone 25: 47S-50S.
- PARK, Hyun-Chun, et al. Early bone formation at a femur defect using CGF and PRF grafts in adult dogs: a comparative study. Implant dentistry, 2016, 25.3: 387-393.
- HONDA, Hirotsugu, et al. Bone tissue engineering with bone marrow-derived stromal cells integrated with concentrated growth factor in Rattus norvegicus calvaria defect model. Journal of Artificial Organs, 2013, 16.3: 305-315.
- MAKOWIECKI, Arkadiusz, et al. An evaluation of superhydrophilic surfaces of dental implants-a systematic review and meta-analysis. BMC oral health, 2019, 19.1: 79.
- Buser D, Mericske-Stern R, Bernard JP, et al. Long-term evaluation of nonsubmerged ITI implants. Part1:8-year life table analysis of a prospective multicenter study with 2359 implants. Clin Oral Implants Res. 1997;8:161–72.
- BLOCK, Michael S. Dental implants: The last 100 years. Journal of Oral and Maxillofacial Surgery, 2018, 76.1: 11-26.
- Matys Jacek, Flieger Rafał. Letter to the Editor. Implant Dentistry: April 2016 – Volume 25 – Issue 2 – p 162 doi: 10.1097/ID.0000000000000399
- Pauwels R, Beinsberger J, Collaert B, Theodorakou C, Rogers J, Walker A, et al. Effective dose range for dental cone beam computed tomography scanners. Eur J Radiol. 2012;81:267–271.